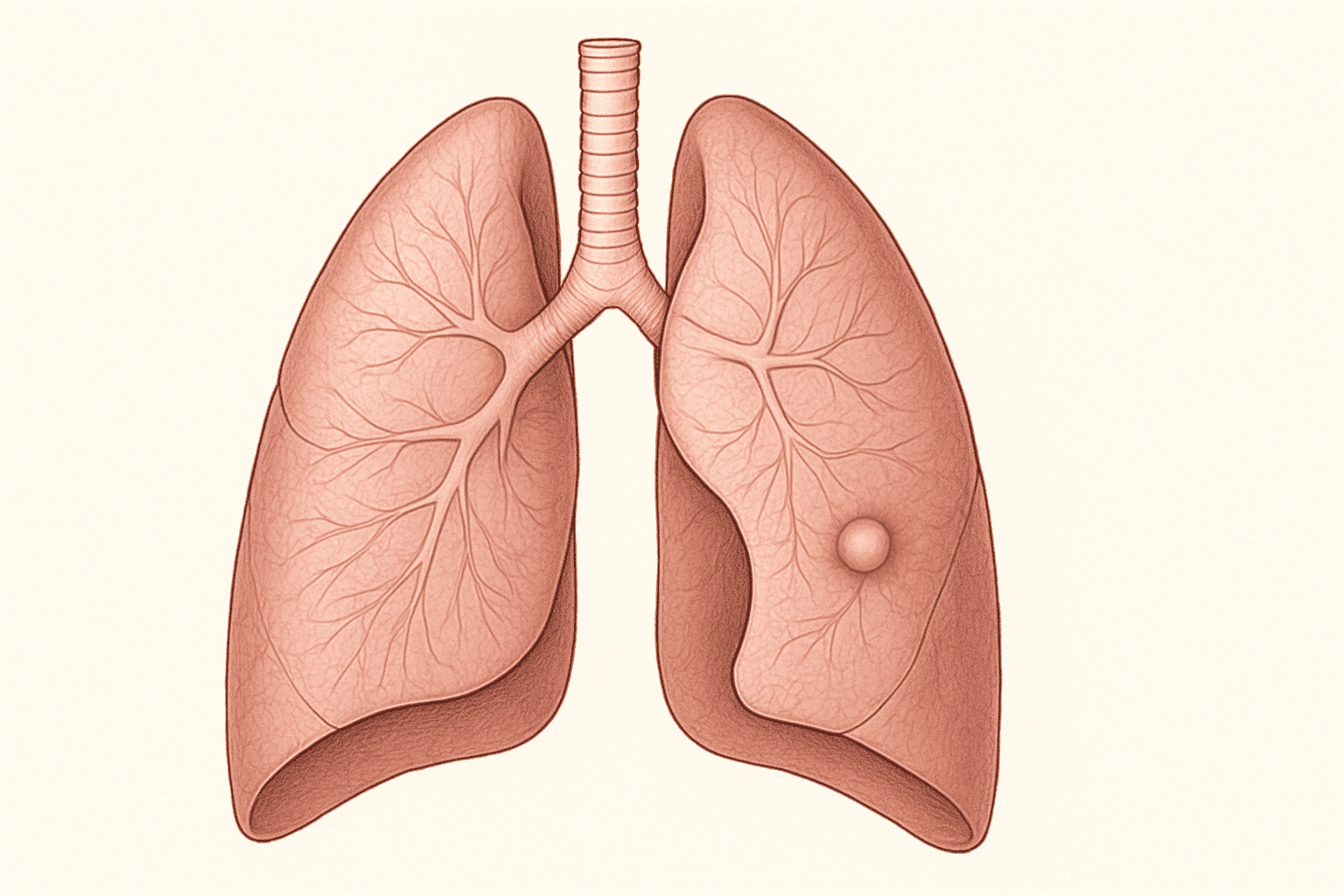
Un nódulo pulmonar es una pequeña mancha o lesión en el pulmón que mide 3 centímetros (aproximadamente 1,2 pulgadas) de diámetro o menos. Si la lesión es mayor de 3 cm, se considera una masa pulmonar y es más probable que sea cancerosa. Los nódulos pulmonares son bastante comunes y se encuentran en hasta la mitad de las tomografías computarizadas (TC) de tórax en adultos. La gran mayoría de estos nódulos son benignos, lo que significa que no son cancerosos y no representan una amenaza para la salud.
Distinción entre nódulo y masa pulmonar
Es crucial entender la diferencia entre un nódulo y una masa. Como se mencionó, el tamaño es el principal factor diferenciador. Los nódulos son pequeños, mientras que las masas son más grandes. Esta distinción es importante porque el tamaño de una lesión pulmonar es un indicador clave de su potencial de malignidad. Las masas pulmonares tienen una mayor probabilidad de ser cancerosas que los nódulos pulmonares.
Nódulos pulmonares solitarios y múltiples
Los nódulos pulmonares pueden presentarse como un único nódulo (solitario) o como múltiples nódulos. Un nódulo pulmonar solitario es un único nódulo en el pulmón. Cuando se encuentran múltiples nódulos, la causa subyacente puede ser diferente a la de un nódulo solitario. Por ejemplo, las infecciones o las enfermedades inflamatorias a menudo causan múltiples nódulos.
Causas de los nódulos pulmonares
Existen numerosas causas para la formación de nódulos pulmonares. La mayoría son el resultado de tejido cicatricial, una infección pasada o un irritante en el aire. Es importante destacar que la mayoría de los nódulos pulmonares no son cancerosos.
Causas benignas comunes
Las causas benignas (no cancerosas) de los nódulos pulmonares son las más frecuentes. Estas incluyen:
•Infecciones: Las infecciones bacterianas, fúngicas y parasitarias pueden dejar nódulos en los pulmones. Ejemplos de esto son la tuberculosis, la histoplasmosis y la coccidioidomicosis.
•Inflamación: Las enfermedades inflamatorias como la sarcoidosis y la artritis reumatoide pueden causar la formación de nódulos en los pulmones.
•Tumores benignos: Los tumores no cancerosos como los hamartomas y los fibromas también pueden aparecer como nódulos pulmonares.
El papel de las infecciones pasadas
Las infecciones pulmonares previas son una de las causas más comunes de nódulos pulmonares benignos. Cuando el cuerpo combate una infección en los pulmones, puede formar un área de inflamación llamada granuloma. Con el tiempo, estos granulomas pueden calcificarse y aparecer como nódulos en una radiografía o tomografía computarizada.
Causas malignas
Aunque menos comunes, los nódulos pulmonares pueden ser malignos (cancerosos). El cáncer de pulmón es la causa más común de nódulos pulmonares malignos. Estos pueden ser:
•Cáncer de pulmón primario: El cáncer que se origina en el pulmón.
•Cáncer metastásico: Cáncer que se ha diseminado a los pulmones desde otra parte del cuerpo.
Factores de riesgo para la malignidad
Ciertos factores aumentan el riesgo de que un nódulo pulmonar sea canceroso. Estos incluyen:
•Tabaquismo: Fumar o tener antecedentes de tabaquismo es el factor de riesgo más importante.
•Edad: El riesgo aumenta con la edad, especialmente después de los 60 años.
•Exposición a carcinógenos: La exposición al asbesto, el radón y otros carcinógenos aumenta el riesgo.
•Antecedentes familiares: Tener un familiar de primer grado con cáncer de pulmón aumenta el riesgo.
Diagnóstico y evaluación
El diagnóstico de un nódulo pulmonar generalmente comienza con una radiografía de tórax o una tomografía computarizada (TC). Una vez que se detecta un nódulo, el siguiente paso es determinar si es benigno o maligno.
Pruebas de imagen
Las pruebas de imagen son fundamentales para evaluar los nódulos pulmonares. Estas pruebas ayudan a los médicos a observar el tamaño, la forma y la ubicación del nódulo.
•Tomografía computarizada (TC): Una TC de tórax es la prueba de imagen más importante para evaluar los nódulos pulmonares. Proporciona imágenes detalladas que pueden ayudar a determinar la probabilidad de que un nódulo sea canceroso.
•Tomografía por emisión de positrones (PET): Una exploración por PET puede ayudar a determinar si un nódulo es metabólicamente activo, lo que podría indicar cáncer.
Características del nódulo en las imágenes
Los radiólogos buscan ciertas características en las imágenes de TC para evaluar el riesgo de malignidad de un nódulo:
•Tamaño: Los nódulos más grandes tienen más probabilidades de ser cancerosos.
•Forma: Los nódulos con bordes irregulares o espiculados son más sospechosos.
•Tasa de crecimiento: Un nódulo que crece con el tiempo es más probable que sea maligno.
Biopsia
Si las pruebas de imagen sugieren que un nódulo podría ser canceroso, se puede realizar una biopsia para obtener una muestra de tejido para su análisis. Existen varios tipos de biopsias:
•Broncoscopia: Se inserta un tubo delgado y flexible a través de la nariz o la boca hasta los pulmones para obtener una muestra de tejido.
•Biopsia con aguja: Se inserta una aguja a través de la pared torácica hasta el nódulo para extraer una muestra.
•Biopsia quirúrgica: En algunos casos, puede ser necesaria la cirugía para extirpar todo el nódulo para su análisis.
Tratamiento y manejo
El tratamiento de un nódulo pulmonar depende de si es benigno o maligno. La mayoría de los nódulos benignos no requieren tratamiento.
Nódulos benignos
Si se determina que un nódulo es benigno, generalmente no se necesita ningún tratamiento. Sin embargo, su médico puede recomendar un seguimiento con tomografías computarizadas periódicas para asegurarse de que el nódulo no cambie de tamaño o apariencia con el tiempo.
Seguimiento y vigilancia
El seguimiento activo, también conocido como “espera vigilante”, es un enfoque común para los nódulos que tienen una baja probabilidad de ser cancerosos. Esto implica tomografías computarizadas regulares para monitorear el nódulo. Si el nódulo permanece estable durante un período de dos años, generalmente se considera benigno y no se necesita más seguimiento.
Nódulos malignos
Si se determina que un nódulo es maligno, el tratamiento dependerá del tipo y la etapa del cáncer. Las opciones de tratamiento pueden incluir:
•Cirugía: La extirpación quirúrgica del nódulo y el tejido circundante es el tratamiento más común para el cáncer de pulmón en etapa temprana.
•Radioterapia: La radioterapia utiliza rayos de alta energía para destruir las células cancerosas.
•Quimioterapia: La quimioterapia utiliza medicamentos para matar las células cancerosas en todo el cuerpo.
•Terapia dirigida: La terapia dirigida utiliza medicamentos que se dirigen a anomalías específicas en las células cancerosas.
Opciones de tratamiento para el cáncer de pulmón en etapa temprana
Cuando un nódulo pulmonar resulta ser un cáncer de pulmón en etapa temprana, las opciones de tratamiento son más efectivas. La cirugía, como la lobectomía (extirpación de un lóbulo del pulmón) o la resección en cuña (extirpación de una pequeña porción del pulmón), a menudo puede curar el cáncer. La radioterapia estereotáctica corporal (SBRT) es una opción para los pacientes que no son candidatos para la cirugía.
Prevención
Si bien no todos los nódulos pulmonares se pueden prevenir, existen medidas que puede tomar para reducir su riesgo, especialmente el riesgo de nódulos malignos.
Dejar de fumar
Dejar de fumar es lo más importante que puede hacer para reducir su riesgo de cáncer de pulmón y, por lo tanto, de nódulos pulmonares malignos. Si no fuma, no empiece.
Evitar la exposición a carcinógenos
Evite la exposición a carcinógenos conocidos como el asbesto y el radón. Si trabaja en una industria donde está expuesto a estas sustancias, asegúrese de seguir todas las pautas de seguridad.
Conclusión
En resumen, un nódulo pulmonar es un hallazgo común en las imágenes de tórax. Si bien el descubrimiento de un nódulo pulmonar puede ser preocupante, es importante recordar que la gran mayoría son benignos. La evaluación y el manejo adecuados por parte de un equipo de atención médica son esenciales para determinar la causa del nódulo y el mejor curso de acción. Si le han diagnosticado un nódulo pulmonar, hable con su médico sobre sus factores de riesgo y las opciones de seguimiento o tratamiento.
Causas benignas comunes (continuación)
Además de las infecciones y la inflamación, existen otras causas benignas que pueden dar lugar a la aparición de nódulos pulmonares. Es fundamental que los profesionales de la salud consideren un amplio espectro de posibilidades al evaluar estos hallazgos para evitar diagnósticos erróneos y tratamientos innecesarios.
Granulomas
Los granulomas son pequeñas áreas de inflamación que se forman cuando el sistema inmunitario intenta aislar sustancias extrañas que no puede eliminar. En los pulmones, esto a menudo ocurre como respuesta a infecciones fúngicas o bacterianas, como la tuberculosis o la histoplasmosis. Una vez que la infección se resuelve, el granuloma puede permanecer como un nódulo calcificado. Estos nódulos son muy comunes y, en la mayoría de los casos, no requieren tratamiento.
Tipos de granulomas y su origen
Existen diferentes tipos de granulomas, clasificados según su origen. Los granulomas infecciosos son los más frecuentes y se asocian a patógenos como Mycobacterium tuberculosis o Histoplasma capsulatum. Los granulomas no infecciosos pueden estar relacionados con enfermedades autoinmunes o exposición a ciertos irritantes ambientales. La identificación del tipo de granuloma puede orientar el manejo clínico, aunque en muchos casos, el tratamiento se centra en la enfermedad subyacente si es activa.
Hamartomas
Los hamartomas son tumores benignos compuestos por una mezcla anormal de tejidos que normalmente se encuentran en el pulmón, como cartílago, músculo liso, grasa y tejido conectivo. Son los tumores pulmonares benignos más comunes y suelen crecer muy lentamente, o no crecer en absoluto. Generalmente, no causan síntomas y se descubren de forma incidental en una radiografía de tórax o una TC. Su apariencia característica en las imágenes, a menudo con calcificaciones en forma de “palomitas de maíz”, puede ayudar a distinguirlos de los nódulos malignos.
Características radiológicas de los hamartomas
La tomografía computarizada es la herramienta principal para identificar las características de los hamartomas. Además de la calcificación en “palomitas de maíz”, pueden presentar un patrón de crecimiento lobulado y, en ocasiones, contener áreas de grasa, lo cual es un fuerte indicio de benignidad. La estabilidad del tamaño del nódulo en estudios de seguimiento a lo largo de dos años es un criterio clave para confirmar su naturaleza benigna.
Nódulos inflamatorios
Los nódulos inflamatorios pueden surgir de diversas condiciones no infecciosas, como la sarcoidosis, la artritis reumatoide, la granulomatosis con poliangitis (anteriormente conocida como granulomatosis de Wegener) o la neumonitis por hipersensibilidad. Estas enfermedades sistémicas pueden manifestarse con lesiones pulmonares que aparecen como nódulos. El diagnóstico de estas condiciones a menudo requiere una evaluación clínica exhaustiva, pruebas de laboratorio y, en ocasiones, una biopsia para confirmar la naturaleza inflamatoria del nódulo.
Sarcoidosis y nódulos pulmonares
La sarcoidosis es una enfermedad inflamatoria multisistémica que puede afectar los pulmones en más del 90% de los casos. Los nódulos pulmonares en la sarcoidosis suelen ser múltiples, pequeños y se localizan predominantemente en las regiones superiores y medias de los pulmones, a menudo siguiendo la distribución broncovascular y subpleural. Pueden estar asociados con adenopatías hiliares y mediastínicas, lo que refuerza el diagnóstico de sarcoidosis. El tratamiento se enfoca en controlar la inflamación sistémica.
Causas malignas (continuación)
Aunque la mayoría de los nódulos pulmonares son benignos, es imperativo considerar la posibilidad de malignidad, especialmente en pacientes con factores de riesgo. La detección temprana de un nódulo maligno es crucial para un pronóstico favorable.
Cáncer de pulmón primario
El cáncer de pulmón primario se origina en las células de los pulmones. Puede presentarse como un nódulo solitario o como múltiples nódulos. Los tipos más comunes son el carcinoma de células no pequeñas (NSCLC) y el carcinoma de células pequeñas (SCLC). El NSCLC, que incluye el adenocarcinoma, el carcinoma de células escamosas y el carcinoma de células grandes, es responsable de aproximadamente el 85% de todos los cánceres de pulmón. Los adenocarcinomas, en particular, son cada vez más frecuentes y a menudo se presentan como nódulos periféricos.
Subtipos histológicos y su presentación
Dentro del NSCLC, el adenocarcinoma es el subtipo más común y puede presentarse como un nódulo sólido, subsólido o en vidrio esmerilado. Los nódulos en vidrio esmerilado, especialmente si son persistentes y aumentan de tamaño, son altamente sospechosos de adenocarcinoma in situ o mínimamente invasivo. El carcinoma de células escamosas tiende a presentarse como una masa central o un nódulo periférico con cavitación. El SCLC, aunque menos común, es muy agresivo y a menudo se asocia con nódulos grandes y adenopatías mediastínicas extensas.
Cáncer metastásico
El cáncer metastásico ocurre cuando las células cancerosas de un tumor primario en otra parte del cuerpo se diseminan a los pulmones a través del torrente sanguíneo o el sistema linfático. Los pulmones son un sitio común para la metástasis de muchos tipos de cáncer, incluyendo el cáncer de colon, mama, riñón, próstata y melanoma. Los nódulos metastásicos suelen ser múltiples y de tamaño variable, aunque ocasionalmente pueden presentarse como un nódulo solitario. La presencia de múltiples nódulos pulmonares en un paciente con antecedentes de cáncer es altamente sugestiva de metástasis.
Patrones de metástasis pulmonar
Las metástasis pulmonares pueden manifestarse con diferentes patrones radiológicos. El patrón más común es el de nódulos múltiples bien definidos, a menudo con una distribución periférica y basal, conocido como patrón de “bola de cañón” en casos de metástasis grandes. Otros patrones incluyen el linfangítico carcinomatoso, que se presenta como engrosamiento septal interlobulillar, y las metástasis endobronquiales. La identificación del patrón puede ayudar a estrechar el diagnóstico diferencial y guiar la búsqueda del tumor primario.
Factores de riesgo para la malignidad (continuación)
La evaluación del riesgo de malignidad de un nódulo pulmonar es un proceso complejo que integra las características del nódulo con los factores de riesgo del paciente. Una estratificación de riesgo precisa es fundamental para guiar las decisiones clínicas.
Tabaquismo y exposición al humo de segunda mano
El tabaquismo es, con diferencia, el factor de riesgo más significativo para el cáncer de pulmón. El riesgo aumenta con la cantidad de cigarrillos fumados y la duración del hábito. La exposición al humo de segunda mano también es un factor de riesgo establecido. La cesación tabáquica es la intervención más efectiva para reducir el riesgo de cáncer de pulmón y, por ende, de nódulos malignos. Los nódulos en fumadores o exfumadores tienen una probabilidad significativamente mayor de ser malignos.
Edad y género
El riesgo de cáncer de pulmón aumenta con la edad, siendo más común en personas mayores de 60 años. Aunque el cáncer de pulmón ha sido históricamente más prevalente en hombres, la incidencia en mujeres ha aumentado, y se observa una mayor proporción de adenocarcinomas en mujeres, incluso en no fumadoras. Esto sugiere que otros factores, como las diferencias hormonales o la susceptibilidad genética, pueden influir.
Exposición ambiental y ocupacional
La exposición a ciertos carcinógenos ambientales y ocupacionales aumenta el riesgo de cáncer de pulmón. Estos incluyen el asbesto, el radón, el arsénico, el cromo, el níquel, el cadmio, el berilio, el sílice y los humos de diésel. Las personas que trabajan en industrias como la minería, la construcción, la manufactura o la agricultura pueden tener un mayor riesgo. La exposición al radón en el hogar es una causa importante de cáncer de pulmón en no fumadores. Es crucial evaluar el historial ocupacional y residencial del paciente.
Antecedentes familiares y genéticos
Un historial familiar de cáncer de pulmón, especialmente en un familiar de primer grado (padres, hermanos, hijos), aumenta el riesgo de desarrollar la enfermedad. Esto sugiere una predisposición genética en algunos individuos. Además, se han identificado mutaciones genéticas específicas, como las del gen EGFR o ALK, que pueden estar asociadas con el desarrollo de cáncer de pulmón, particularmente en no fumadores.
Enfermedades pulmonares preexistentes
Ciertas enfermedades pulmonares crónicas, como la enfermedad pulmonar obstructiva crónica (EPOC), la fibrosis pulmonar idiopática y la tuberculosis previa, aumentan el riesgo de cáncer de pulmón. La inflamación crónica y el daño tisular asociados con estas condiciones pueden promover la carcinogénesis. Los pacientes con estas condiciones deben ser monitoreados de cerca para la aparición de nódulos pulmonares sospechosos.
Diagnóstico y evaluación (continuación)
La evaluación de un nódulo pulmonar es un proceso metódico que busca caracterizar el nódulo y determinar su potencial de malignidad con la menor invasividad posible. La integración de la información clínica, radiológica y, si es necesario, histopatológica es clave.
Pruebas de imagen (continuación)
Las técnicas de imagen han avanzado significativamente, permitiendo una caracterización más precisa de los nódulos pulmonares. La elección de la modalidad de imagen y la frecuencia del seguimiento dependen de las características del nódulo y los factores de riesgo del paciente.
Tomografía computarizada (TC) de baja dosis
La TC de baja dosis (TCBD) se ha convertido en la herramienta de cribado recomendada para individuos de alto riesgo de cáncer de pulmón, como fumadores empedernidos o exfumadores. Esta técnica utiliza una dosis de radiación significativamente menor que una TC estándar, lo que la hace adecuada para el cribado anual. La TCBD es altamente sensible para detectar nódulos pequeños y ha demostrado reducir la mortalidad por cáncer de pulmón en poblaciones de alto riesgo.
Protocolos de seguimiento de nódulos
Existen guías estandarizadas, como las del Fleischner Society, que proporcionan recomendaciones para el seguimiento de nódulos pulmonares detectados incidentalmente en la TC. Estas guías consideran el tamaño del nódulo, su morfología (sólido, subsólido, en vidrio esmerilado), la presencia de calcificaciones, y los factores de riesgo del paciente (tabaquismo, antecedentes de cáncer). El seguimiento puede variar desde una repetición de la TC en 3-6 meses hasta un seguimiento anual durante varios años, o incluso la ausencia de seguimiento si el riesgo es muy bajo.
Tomografía por emisión de positrones (PET) con FDG
La PET con 18F-fluorodesoxiglucosa (FDG) es una herramienta valiosa para evaluar la actividad metabólica de un nódulo. Las células cancerosas tienden a tener un metabolismo de la glucosa más alto que las células benignas, lo que resulta en una mayor captación de FDG. Una captación significativa de FDG en un nódulo es un fuerte indicador de malignidad, mientras que la ausencia de captación sugiere benignidad. Sin embargo, la PET no es infalible; algunas infecciones o procesos inflamatorios pueden mostrar captación de FDG (falsos positivos), y algunos cánceres de crecimiento lento pueden no captar FDG (falsos negativos).
Indicaciones y limitaciones de la PET
La PET se recomienda generalmente para nódulos sólidos de 8 mm o más que tienen un riesgo intermedio o alto de malignidad, o para nódulos subsólidos persistentes. No se recomienda para nódulos muy pequeños (<8 mm) debido a su menor resolución espacial, ni para nódulos con calcificaciones benignas evidentes. La combinación de TC y PET (PET/TC) proporciona información anatómica y metabólica, mejorando la precisión diagnóstica.
Resonancia magnética (RM)
La resonancia magnética (RM) no es la modalidad de imagen de primera línea para la evaluación de nódulos pulmonares debido a la dificultad de obtener imágenes de alta calidad en los pulmones en movimiento y la menor resolución espacial para nódulos pequeños en comparación con la TC. Sin embargo, puede ser útil en situaciones específicas, como la evaluación de la extensión de un tumor en la pared torácica o el mediastino, o en pacientes con contraindicaciones para la radiación ionizante o el contraste yodado.
Biopsia (continuación)
Cuando las pruebas de imagen no son concluyentes o sugieren una alta probabilidad de malignidad, la biopsia se convierte en el método definitivo para obtener un diagnóstico histopatológico. La elección de la técnica de biopsia depende de la ubicación y el tamaño del nódulo, así como de la experiencia del centro.
Broncoscopia con técnicas avanzadas
La broncoscopia ha evolucionado con la introducción de técnicas avanzadas que mejoran la capacidad de muestreo de nódulos periféricos. La broncoscopia con navegación electromagnética (EMN) y la broncoscopia robótica permiten guiar el broncoscopio a nódulos más pequeños y periféricos con mayor precisión. La ecografía endobronquial (EBUS) es invaluable para biopsiar ganglios linfáticos mediastínicos y hiliares, lo que es crucial para la estadificación del cáncer de pulmón.
Rendimiento diagnóstico de la broncoscopia
El rendimiento diagnóstico de la broncoscopia para nódulos periféricos varía ampliamente, dependiendo del tamaño y la ubicación del nódulo, así como de la técnica utilizada. Para nódulos pequeños y periféricos, la precisión puede ser limitada, lo que a menudo requiere la combinación con otras técnicas o un enfoque de biopsia diferente si los resultados iniciales no son diagnósticos.
Biopsia transtorácica con aguja fina (BTNA)
La BTNA, guiada por TC o ecografía, es un procedimiento común para biopsiar nódulos pulmonares periféricos. Es relativamente mínimamente invasiva y tiene una alta tasa de éxito diagnóstico para nódulos malignos. Sin embargo, conlleva riesgos como el neumotórax (colapso pulmonar) y la hemorragia. La experiencia del radiólogo intervencionista es clave para minimizar las complicaciones y maximizar el rendimiento diagnóstico.
Consideraciones y riesgos de la BTNA
Antes de realizar una BTNA, se evalúa cuidadosamente la relación riesgo-beneficio. Los factores que influyen en el riesgo de neumotórax incluyen el tamaño y la profundidad del nódulo, la presencia de EPOC y el número de pases de aguja. La hemorragia es generalmente leve, pero puede ser más grave en pacientes con coagulopatías. La planificación cuidadosa y la monitorización post-procedimiento son esenciales.
Biopsia quirúrgica
En algunos casos, cuando otras técnicas de biopsia no son concluyentes o cuando el nódulo tiene una alta probabilidad de malignidad y es accesible quirúrgicamente, se puede optar por una biopsia quirúrgica. Esto puede implicar una toracoscopia asistida por video (VATS) o una toracotomía abierta. La ventaja de la biopsia quirúrgica es que a menudo permite la extirpación completa del nódulo, lo que puede ser tanto diagnóstico como terapéutico.
Indicaciones para la biopsia quirúrgica
La biopsia quirúrgica se considera cuando el riesgo de malignidad es alto, el nódulo es inaccesible por otras vías, o cuando los resultados de biopsias menos invasivas no son concluyentes. También puede ser la opción preferida para nódulos que crecen rápidamente o que presentan características radiológicas muy sospechosas. La decisión de proceder con una biopsia quirúrgica se toma en un equipo multidisciplinario, considerando el estado general del paciente y sus preferencias.
Tratamiento y manejo (continuación)
El manejo de los nódulos pulmonares es altamente individualizado y se basa en una evaluación exhaustiva del riesgo de malignidad, el estado de salud del paciente y sus preferencias. El objetivo es proporcionar el tratamiento más efectivo con la menor morbilidad.
Nódulos benignos (continuación)
La confirmación de la benignidad de un nódulo pulmonar es un alivio para el paciente y el médico. El manejo posterior se centra en la tranquilidad y, en algunos casos, en el seguimiento para asegurar la estabilidad.
Seguimiento y vigilancia (continuación)
Las guías de seguimiento de la Fleischner Society son ampliamente utilizadas para estandarizar el manejo de los nódulos pulmonares benignos o de bajo riesgo. Para nódulos sólidos de menos de 6 mm en pacientes de bajo riesgo, a menudo no se recomienda seguimiento. Para nódulos de 6-8 mm, se sugiere una TC de seguimiento a los 6-12 meses y, si es estable, otra a los 18-24 meses. Los nódulos subsólidos y en vidrio esmerilado tienen patrones de seguimiento diferentes debido a su potencial de crecimiento lento y su asociación con adenocarcinomas de bajo grado.
Importancia de la estabilidad a largo plazo
La estabilidad de un nódulo durante un período de dos años es un fuerte indicador de benignidad. Sin embargo, para nódulos subsólidos y en vidrio esmerilado, este período puede extenderse a 3-5 años debido a su crecimiento más lento. La ausencia de cambios en el tamaño o la morfología durante el seguimiento permite al médico descartar la malignidad con un alto grado de confianza y liberar al paciente de la necesidad de más pruebas invasivas.
Nódulos malignos (continuación)
El tratamiento de los nódulos malignos, que son de hecho cáncer de pulmón, es complejo y multidisciplinario. Involucra a oncólogos, cirujanos torácicos, radioterapeutas y patólogos, entre otros especialistas.
Cirugía (continuación)
La cirugía es el pilar del tratamiento para el cáncer de pulmón en etapa temprana. El objetivo es extirpar completamente el tumor con márgenes libres de enfermedad. La extensión de la resección quirúrgica depende del tamaño y la ubicación del tumor, así como de la función pulmonar del paciente.
Tipos de resecciones pulmonares
La lobectomía, la extirpación de un lóbulo pulmonar completo, es el estándar de oro para el cáncer de pulmón no microcítico en etapa temprana, ya que ofrece las mejores tasas de supervivencia. Para pacientes con función pulmonar comprometida o tumores muy pequeños y periféricos, se pueden considerar resecciones sublobares, como la segmentectomía o la resección en cuña. La segmentectomía, que extirpa un segmento broncopulmonar, se está utilizando cada vez más para tumores pequeños debido a su capacidad para preservar más tejido pulmonar funcional.
Radioterapia (continuación)
La radioterapia utiliza radiación de alta energía para destruir las células cancerosas. Puede ser utilizada como tratamiento primario para pacientes que no son candidatos a cirugía, como tratamiento adyuvante después de la cirugía para eliminar células cancerosas residuales, o como tratamiento paliativo para aliviar los síntomas.
Radioterapia estereotáctica corporal (SBRT)
La SBRT, también conocida como radiocirugía, es una forma avanzada de radioterapia que administra dosis altas y precisas de radiación a un tumor en pocas sesiones. Es particularmente efectiva para nódulos pulmonares pequeños y periféricos en pacientes que no pueden someterse a cirugía debido a comorbilidades. La SBRT ofrece tasas de control local comparables a la cirugía en pacientes seleccionados y es una opción cada vez más utilizada.
Quimioterapia (continuación)
La quimioterapia utiliza medicamentos para matar las células cancerosas. Puede administrarse antes de la cirugía (neoadyuvante) para reducir el tamaño del tumor, después de la cirugía (adyuvante) para eliminar células cancerosas residuales y reducir el riesgo de recurrencia, o como tratamiento primario para el cáncer avanzado.
Regímenes de quimioterapia y efectos secundarios
Los regímenes de quimioterapia para el cáncer de pulmón suelen implicar una combinación de fármacos. Los efectos secundarios comunes incluyen náuseas, vómitos, fatiga, pérdida de cabello y supresión de la médula ósea. El manejo de estos efectos secundarios es una parte importante del tratamiento para mejorar la calidad de vida del paciente.
Terapia dirigida (continuación)
La terapia dirigida es un enfoque más reciente que utiliza medicamentos que se dirigen a anomalías moleculares específicas en las células cancerosas. Estos tratamientos son más precisos que la quimioterapia y a menudo tienen menos efectos secundarios. La identificación de estas anomalías requiere pruebas genéticas del tejido tumoral.
Biomarcadores y fármacos dirigidos
Se han identificado varios biomarcadores en el cáncer de pulmón, como mutaciones en EGFR, reordenamientos de ALK y ROS1, y fusiones de RET. Para cada uno de estos biomarcadores, existen fármacos dirigidos específicos que pueden bloquear las vías de señalización que promueven el crecimiento del cáncer. La terapia dirigida ha transformado el tratamiento del cáncer de pulmón avanzado, mejorando significativamente la supervivencia y la calidad de vida de los pacientes con estas mutaciones.
Inmunoterapia
La inmunoterapia es un tipo de tratamiento que ayuda al sistema inmunitario del cuerpo a combatir el cáncer. Los inhibidores de puntos de control inmunitarios, como los anti-PD-1 y anti-PD-L1, son los más utilizados en el cáncer de pulmón. Estos fármacos bloquean las proteínas que impiden que las células inmunitarias ataquen a las células cancerosas, permitiendo que el sistema inmunitario reconozca y destruya el tumor.
Indicaciones y respuesta a la inmunoterapia
La inmunoterapia se utiliza en el cáncer de pulmón avanzado, tanto como tratamiento de primera línea como en líneas posteriores, a menudo en combinación con quimioterapia. La respuesta a la inmunoterapia puede ser duradera en un subgrupo de pacientes, y la expresión de PD-L1 en el tumor puede ser un biomarcador predictivo de respuesta, aunque no es el único factor. Los efectos secundarios de la inmunoterapia son diferentes a los de la quimioterapia y pueden incluir inflamación de diversos órganos.
Prevención (continuación)
La prevención del cáncer de pulmón y, por extensión, de los nódulos pulmonares malignos, se centra en la modificación de los factores de riesgo y en la detección temprana en poblaciones de alto riesgo.
Dejar de fumar (continuación)
La cesación tabáquica es la medida preventiva más eficaz contra el cáncer de pulmón. Los beneficios de dejar de fumar son inmediatos y acumulativos, disminuyendo el riesgo de cáncer con el tiempo, aunque nunca vuelve al nivel de un no fumador. Los programas de cesación tabáquica, que incluyen asesoramiento y farmacoterapia, son fundamentales para ayudar a los fumadores a superar esta adicción.
Impacto en la salud pública
Las políticas de salud pública que promueven entornos libres de humo y aumentan los impuestos al tabaco han demostrado ser efectivas para reducir las tasas de tabaquismo y, en consecuencia, la incidencia de cáncer de pulmón. La educación sobre los peligros del tabaquismo sigue siendo una prioridad.
Evitar la exposición a carcinógenos (continuación)
La identificación y mitigación de la exposición a carcinógenos ambientales y ocupacionales son cruciales para la prevención del cáncer de pulmón.
Radón en el hogar
El radón es un gas radiactivo inodoro e incoloro que se produce por la desintegración del uranio en el suelo y las rocas. Puede acumularse en los hogares, especialmente en sótanos y plantas bajas. Es la segunda causa principal de cáncer de pulmón después del tabaquismo. Las pruebas de radón en el hogar son sencillas y, si los niveles son altos, se pueden implementar medidas de mitigación para reducir la exposición.
Asbesto y enfermedades relacionadas
El asbesto es un grupo de minerales fibrosos que se utilizaron ampliamente en la construcción y la industria debido a su resistencia al calor y al fuego. La inhalación de fibras de asbesto puede causar asbestosis, mesotelioma y cáncer de pulmón. La regulación estricta del uso del asbesto y la eliminación segura de materiales que lo contienen son esenciales para proteger la salud pública y ocupacional. Los trabajadores expuestos al asbesto deben someterse a un seguimiento médico regular.
Cribado de cáncer de pulmón
Para individuos de alto riesgo, el cribado de cáncer de pulmón con TC de baja dosis (TCBD) ha demostrado reducir la mortalidad. Las guías actuales recomiendan el cribado anual para adultos de 50 a 80 años con un historial de tabaquismo de 20 paquetes-año o más, y que fuman actualmente o han dejado de fumar en los últimos 15 años. La decisión de someterse a cribado debe tomarse después de una discusión informada con el médico, considerando los beneficios y riesgos.
Beneficios y riesgos del cribado
El principal beneficio del cribado es la detección temprana del cáncer de pulmón, cuando es más tratable. Sin embargo, existen riesgos, como los falsos positivos (que pueden llevar a pruebas invasivas innecesarias), la sobre-detección (identificación de cánceres que nunca habrían causado daño) y la exposición a la radiación. Es fundamental que el cribado se realice en centros con experiencia y que los resultados sean interpretados por radiólogos especializados.
Impacto psicológico y apoyo al paciente
El diagnóstico de un nódulo pulmonar, ya sea benigno o maligno, puede generar una considerable ansiedad y estrés en los pacientes. La incertidumbre sobre la naturaleza del nódulo y el proceso de diagnóstico y seguimiento pueden ser emocionalmente agotadores. Es crucial que los profesionales de la salud brinden apoyo psicológico y una comunicación clara y empática durante todo el proceso.
Manejo de la ansiedad y el estrés
Los pacientes a menudo experimentan miedo, preocupación y ansiedad mientras esperan los resultados de las pruebas o durante el período de seguimiento. Es importante que los médicos expliquen de manera comprensible la probabilidad de benignidad, los pasos del proceso diagnóstico y las opciones de tratamiento. Ofrecer recursos de apoyo, como grupos de apoyo o consejería psicológica, puede ser beneficioso. La información clara y el apoyo emocional pueden ayudar a los pacientes a afrontar mejor la situación.
Comunicación efectiva con el paciente
Una comunicación efectiva implica no solo proporcionar información médica, sino también escuchar las preocupaciones del paciente, responder a sus preguntas y validar sus sentimientos. Evitar la jerga médica y utilizar un lenguaje sencillo puede mejorar la comprensión. Establecer expectativas realistas sobre el proceso y los posibles resultados también es fundamental para reducir la incertidumbre y la ansiedad.
El papel del equipo multidisciplinario
El manejo de los nódulos pulmonares y el cáncer de pulmón requiere un enfoque de equipo multidisciplinario. Este equipo puede incluir neumólogos, radiólogos, cirujanos torácicos, oncólogos médicos, radioterapeutas, patólogos, enfermeras especializadas, psicólogos y trabajadores sociales. La colaboración entre estos especialistas asegura que el paciente reciba una atención integral y coordinada, desde el diagnóstico hasta el tratamiento y el seguimiento.
Coordinación de la atención
Un equipo multidisciplinario facilita la discusión de casos complejos, la toma de decisiones consensuadas y la coordinación de las diferentes etapas del tratamiento. Esto minimiza los retrasos, optimiza los resultados y mejora la experiencia del paciente. La comunicación regular entre los miembros del equipo y con el paciente es esencial para un manejo exitoso.
Investigación y avances futuros
El campo de los nódulos pulmonares y el cáncer de pulmón está en constante evolución, con continuos avances en la comprensión de la enfermedad, las técnicas de diagnóstico y las opciones de tratamiento. La investigación se centra en mejorar la detección temprana, personalizar el tratamiento y reducir la morbilidad.
Nuevas técnicas de imagen
Se están investigando nuevas modalidades y técnicas de imagen para mejorar la caracterización de los nódulos pulmonares. Esto incluye el desarrollo de algoritmos de inteligencia artificial para el análisis de imágenes de TC, que pueden ayudar a predecir la malignidad con mayor precisión. La imagen funcional avanzada, como la PET con nuevos trazadores, también promete una mejor diferenciación entre nódulos benignos y malignos.
Inteligencia artificial en el diagnóstico
La inteligencia artificial (IA) y el aprendizaje automático están revolucionando la radiología. Los algoritmos de IA pueden analizar grandes volúmenes de imágenes de TC para identificar nódulos, medir su tamaño y características, y evaluar su riesgo de malignidad. Esto puede ayudar a los radiólogos a detectar nódulos que podrían pasar desapercibidos y a estandarizar la evaluación, lo que potencialmente conduce a diagnósticos más tempranos y precisos.
Biomarcadores y biopsias líquidas
La investigación en biomarcadores está explorando nuevas formas de identificar el cáncer de pulmón de manera no invasiva. Las biopsias líquidas, que analizan el ADN tumoral circulante (ADNtc) en la sangre, son una prometedora herramienta para la detección temprana, el monitoreo de la respuesta al tratamiento y la detección de recurrencias. Esto podría reducir la necesidad de biopsias de tejido invasivas y permitir un manejo más dinámico de la enfermedad.
ADN tumoral circulante (ADNtc)
El ADNtc son fragmentos de ADN liberados por las células tumorales en el torrente sanguíneo. Su análisis puede proporcionar información sobre las mutaciones genéticas del tumor, lo que es crucial para guiar la terapia dirigida. La sensibilidad de las biopsias líquidas para la detección temprana de nódulos malignos aún está en investigación, pero representa un área de gran potencial para el futuro.
Terapias innovadoras
El desarrollo de nuevas terapias, incluyendo nuevas combinaciones de inmunoterapia y terapias dirigidas, así como el avance en la radioterapia y la cirugía mínimamente invasiva, continúa mejorando los resultados para los pacientes con cáncer de pulmón. La medicina de precisión, que adapta el tratamiento a las características genéticas específicas del tumor de cada paciente, es el futuro del tratamiento del cáncer.
Ensayos clínicos y medicina personalizada
La participación en ensayos clínicos es fundamental para el avance de nuevas terapias. Estos ensayos permiten a los pacientes acceder a tratamientos de vanguardia y contribuyen al conocimiento científico. La medicina personalizada, basada en el perfil molecular del tumor, permite seleccionar las terapias más efectivas para cada paciente, optimizando los resultados y minimizando los efectos secundarios.
Preguntas frecuentes sobre nódulos pulmonares
Para abordar las inquietudes comunes, a continuación se presentan algunas preguntas frecuentes sobre los nódulos pulmonares.
¿Un nódulo pulmonar siempre significa cáncer?
No, la gran mayoría de los nódulos pulmonares son benignos (no cancerosos). De hecho, se estima que más del 95% de los nódulos pulmonares detectados incidentalmente son benignos. Las causas más comunes de nódulos benignos incluyen infecciones pasadas, inflamación o tumores benignos como los hamartomas. Sin embargo, es crucial que cualquier nódulo sea evaluado por un médico para determinar su naturaleza y el riesgo potencial.
¿Cómo se detecta un nódulo pulmonar?
Los nódulos pulmonares se detectan con mayor frecuencia de forma incidental durante una radiografía de tórax o una tomografía computarizada (TC) realizada por otras razones. En algunos casos, pueden detectarse durante un cribado de cáncer de pulmón con TC de baja dosis en individuos de alto riesgo. La mayoría de los nódulos pequeños no causan síntomas, por lo que su detección suele ser un hallazgo casual.
¿Qué factores aumentan el riesgo de que un nódulo sea maligno?
Varios factores aumentan el riesgo de que un nódulo pulmonar sea maligno. Los más importantes incluyen el tabaquismo (actual o pasado), la edad avanzada (especialmente más de 60 años), el tamaño del nódulo (los nódulos más grandes son más sospechosos), la forma irregular o espiculada del nódulo, el crecimiento del nódulo con el tiempo, y antecedentes familiares de cáncer de pulmón o exposición a carcinógenos como el asbesto o el radón.
¿Qué sucede después de que se detecta un nódulo pulmonar?
Después de la detección de un nódulo pulmonar, su médico evaluará sus factores de riesgo y las características del nódulo en las imágenes. Dependiendo de estos factores, las opciones pueden incluir: seguimiento con tomografías computarizadas periódicas para monitorear el nódulo, una tomografía por emisión de positrones (PET) para evaluar la actividad metabólica, o una biopsia (broncocopia, biopsia con aguja o biopsia quirúrgica) para obtener una muestra de tejido para análisis. El objetivo es determinar si el nódulo es benigno o maligno.
¿Se pueden prevenir los nódulos pulmonares?
No todos los nódulos pulmonares se pueden prevenir, ya que muchos son el resultado de infecciones o procesos inflamatorios benignos. Sin embargo, se pueden tomar medidas para reducir el riesgo de nódulos pulmonares malignos (cáncer de pulmón). La medida más importante es dejar de fumar y evitar la exposición al humo de segunda mano. También es importante evitar la exposición a carcinógenos ambientales y ocupacionales como el radón y el asbesto. Para individuos de alto riesgo, el cribado de cáncer de pulmón con TC de baja dosis puede ayudar a detectar nódulos malignos en una etapa temprana.
¿Cuánto tiempo se tarda en saber si un nódulo es canceroso?
El tiempo para determinar si un nódulo es canceroso puede variar. Si las características del nódulo y los factores de riesgo del paciente sugieren un bajo riesgo de malignidad, se puede optar por un seguimiento con TC cada 6-12 meses durante un período de hasta dos años. Si el nódulo permanece estable, se considera benigno. Si el riesgo es mayor, se pueden realizar pruebas adicionales como una PET o una biopsia, lo que puede acelerar el diagnóstico a semanas o pocos meses. La paciencia es clave, pero la comunicación constante con su equipo médico es fundamental.
¿Los nódulos pulmonares causan síntomas?
La mayoría de los nódulos pulmonares pequeños no causan ningún síntoma y se descubren de forma incidental. Sin embargo, si un nódulo crece o se vuelve maligno, puede causar síntomas como tos persistente, dificultad para respirar, dolor en el pecho, sibilancias, ronquera, pérdida de peso inexplicable o fatiga. Si experimenta alguno de estos síntomas, es importante buscar atención médica. Los síntomas suelen aparecer cuando el nódulo es más grande o afecta estructuras adyacentes.
¿Qué es un nódulo en vidrio esmerilado?
Un nódulo en vidrio esmerilado es un tipo de nódulo pulmonar que aparece en la tomografía computarizada como una opacidad nebulosa o borrosa que no oscurece los vasos sanguíneos o las estructuras bronquiales subyacentes. Estos nódulos pueden ser benignos (a menudo inflamatorios o infecciosos) o malignos (frecuentemente adenocarcinomas in situ o mínimamente invasivos). Requieren un seguimiento cuidadoso, ya que algunos pueden crecer o volverse más sólidos con el tiempo, indicando malignidad. Las guías de la Fleischner Society proporcionan recomendaciones específicas para su seguimiento.
¿Es lo mismo un nódulo pulmonar que una cicatriz pulmonar?
No son exactamente lo mismo, aunque una cicatriz pulmonar puede aparecer como un nódulo en las imágenes. Una cicatriz pulmonar es tejido fibroso que se forma después de una lesión, infección o inflamación en el pulmón. Un nódulo pulmonar es un término más general para cualquier lesión pequeña y redonda en el pulmón. Muchos nódulos benignos son, de hecho, granulomas o cicatrices de infecciones pasadas. La distinción es importante para el diagnóstico, ya que las cicatrices suelen ser estables y no requieren seguimiento intensivo, a menos que haya características atípicas.
¿Qué es un nódulo calcificado?
Un nódulo calcificado es un nódulo pulmonar que contiene depósitos de calcio. La calcificación es un fuerte indicador de benignidad, ya que a menudo representa el resultado de una infección o inflamación antigua que ha sanado. Los patrones de calcificación benigna incluyen la calcificación central, laminar, difusa o en “palomitas de maíz” (típica de los hamartomas). Los nódulos con calcificaciones benignas suelen no requerir seguimiento adicional, a menos que presenten otros componentes no calcificados sospechosos.
Consideraciones finales y recomendaciones
La detección de un nódulo pulmonar es un evento que requiere una evaluación cuidadosa y un enfoque personalizado. La medicina moderna ha avanzado significativamente en la capacidad de diferenciar entre nódulos benignos y malignos, minimizando la necesidad de procedimientos invasivos innecesarios y garantizando que los pacientes con cáncer reciban un diagnóstico y tratamiento oportunos.
La importancia de la vigilancia activa
Para la mayoría de los nódulos pulmonares pequeños y de bajo riesgo, la vigilancia activa con tomografías computarizadas seriadas es la estrategia más adecuada. Este enfoque permite monitorear el nódulo a lo largo del tiempo para detectar cualquier cambio que pueda indicar malignidad, al tiempo que evita los riesgos y la ansiedad asociados con procedimientos invasivos. Es fundamental que los pacientes sigan las recomendaciones de su médico y asistan a todas las citas de seguimiento.
Empoderamiento del paciente a través de la información
Los pacientes deben sentirse empoderados para hacer preguntas y participar activamente en las decisiones sobre su atención. Comprender la naturaleza de su nódulo, los factores de riesgo, las opciones de diagnóstico y tratamiento, y el plan de seguimiento es crucial. Buscar una segunda opinión o consultar con especialistas puede proporcionar tranquilidad y asegurar que se están considerando todas las opciones.
El futuro de la detección y el tratamiento
La investigación continua en genética, biomarcadores, inteligencia artificial y nuevas terapias promete un futuro en el que la detección del cáncer de pulmón será aún más temprana y precisa, y los tratamientos serán más efectivos y menos tóxicos. La esperanza es que, con estos avances, se pueda reducir aún más la mortalidad por cáncer de pulmón y mejorar la calidad de vida de los pacientes afectados por nódulos pulmonares.
Este documento ha sido diseñado para proporcionar una visión completa y detallada sobre los nódulos pulmonares, desde sus causas y diagnóstico hasta su tratamiento y prevención, con un enfoque en la optimización SEO para la búsqueda “nódulo pulmonar”. La información aquí contenida no sustituye el consejo médico profesional. Siempre consulte a su médico para cualquier preocupación de salud.
Aspectos epidemiológicos de los nódulos pulmonares
La epidemiología de los nódulos pulmonares es un campo de estudio crucial para comprender su prevalencia, incidencia y los factores que influyen en su aparición. Estos datos son fundamentales para el desarrollo de estrategias de cribado y manejo adecuadas.
Prevalencia y detección incidental
Los nódulos pulmonares son hallazgos muy comunes en las imágenes torácicas. Se estima que se detectan en hasta el 50% de las tomografías computarizadas (TC) de tórax realizadas por diversas razones. Esta alta prevalencia se debe en gran parte a la creciente disponibilidad y resolución de las técnicas de imagen. La mayoría de estos nódulos son descubiertos de forma incidental, es decir, no se buscaban específicamente, sino que se encontraron durante un examen realizado por otra indicación médica.
Impacto del cribado de cáncer de pulmón
Con la implementación de programas de cribado de cáncer de pulmón con TC de baja dosis en poblaciones de alto riesgo (fumadores y exfumadores), la detección de nódulos pulmonares ha aumentado aún más. Si bien estos programas son efectivos para detectar cánceres en etapas tempranas, también resultan en la identificación de un gran número de nódulos benignos, lo que plantea desafíos en el manejo y la reducción de la ansiedad del paciente.
Factores demográficos y geográficos
La prevalencia y las causas subyacentes de los nódulos pulmonares pueden variar según factores demográficos y geográficos. Por ejemplo, en regiones donde la tuberculosis o ciertas infecciones fúngicas son endémicas, es más probable que los nódulos pulmonares sean de origen infeccioso. La edad es un factor importante, ya que el riesgo de malignidad aumenta con la edad. El género también puede influir, con algunas diferencias en la incidencia de ciertos tipos de cáncer de pulmón entre hombres y mujeres.
Variaciones étnicas y genéticas
Existen algunas variaciones étnicas y genéticas en la susceptibilidad a desarrollar cáncer de pulmón y, por lo tanto, nódulos malignos. Por ejemplo, ciertas mutaciones genéticas son más comunes en poblaciones específicas. La investigación en este ámbito es fundamental para desarrollar enfoques de medicina personalizada y cribado dirigido.
Patología de los nódulos pulmonares
La patología es el estudio de las enfermedades, y en el contexto de los nódulos pulmonares, se refiere al análisis microscópico del tejido para determinar la naturaleza exacta del nódulo. Este es el paso definitivo para confirmar si un nódulo es benigno o maligno.
Características histológicas de los nódulos benignos
Los nódulos pulmonares benignos presentan una variedad de características histológicas que los distinguen de las lesiones malignas. Estas características incluyen la presencia de tejido inflamatorio crónico, células gigantes multinucleadas, calcificaciones, tejido fibroso o la organización de células normales del pulmón en una arquitectura benigna.
Granulomas en el examen microscópico
Histológicamente, los granulomas se caracterizan por la presencia de macrófagos modificados (células epitelioides) rodeados por linfocitos y, a menudo, células gigantes de Langhans. Pueden presentar necrosis caseosa central, como en la tuberculosis, o necrosis no caseosa. La identificación de estos elementos bajo el microscopio es clave para el diagnóstico de granulomas.
Hamartomas y su composición tisular
Los hamartomas son lesiones benignas compuestas por una mezcla desorganizada de elementos tisulares maduros que son normalmente constituyentes del pulmón. Esto puede incluir cartílago hialino, tejido adiposo, músculo liso, tejido conectivo y epitelio bronquial. La presencia de cartílago es una característica distintiva que ayuda a su identificación patológica.
Características histológicas de los nódulos malignos
Los nódulos pulmonares malignos, por otro lado, muestran características histológicas de neoplasia, como atipia celular, mitosis aumentadas, invasión de estructuras adyacentes y desorganización de la arquitectura tisular normal. El patólogo clasifica el tipo específico de cáncer de pulmón basándose en estas características.
Adenocarcinoma y sus patrones de crecimiento
El adenocarcinoma es el tipo más común de cáncer de pulmón y puede presentar varios patrones de crecimiento histológico, incluyendo lepidico (crecimiento a lo largo de las paredes alveolares preexistentes), acinar, papilar, micropapilar y sólido. La identificación de estos patrones es importante para el pronóstico y la planificación del tratamiento. Los adenocarcinomas in situ y mínimamente invasivos, que a menudo se presentan como nódulos en vidrio esmerilado, tienen un pronóstico excelente.
Carcinoma de células escamosas
El carcinoma de células escamosas se caracteriza por la presencia de queratinización (formación de perlas de queratina) y puentes intercelulares. Tiende a originarse en los bronquios principales y puede estar asociado con cavitación. Su diagnóstico histológico es crucial para diferenciarlo de otros tipos de cáncer de pulmón, ya que las opciones de tratamiento pueden variar.
Carcinoma de células pequeñas
El carcinoma de células pequeñas se distingue por células pequeñas con citoplasma escaso, núcleos hipercromáticos y cromatina finamente granular. Es un cáncer muy agresivo con un alto índice mitótico y a menudo se asocia con síndromes paraneoplásicos. El diagnóstico histológico es fundamental para iniciar el tratamiento sistémico rápidamente.
Manejo multidisciplinario del nódulo pulmonar
El manejo óptimo de un nódulo pulmonar requiere un enfoque multidisciplinario, donde diferentes especialistas colaboran para tomar las mejores decisiones para el paciente. Este equipo suele incluir neumólogos, radiólogos, cirujanos torácicos, oncólogos médicos, radioterapeutas y patólogos.
El comité de tumores o junta multidisciplinaria
En muchos centros médicos, los casos de nódulos pulmonares complejos o sospechosos se discuten en un comité de tumores o junta multidisciplinaria. En estas reuniones, los especialistas revisan conjuntamente las imágenes, los hallazgos clínicos y los resultados de las pruebas para llegar a un consenso sobre el diagnóstico y el plan de manejo más adecuado. Este enfoque garantiza una evaluación integral y reduce la variabilidad en la atención.
Beneficios de la discusión multidisciplinaria
La discusión multidisciplinaria mejora la precisión diagnóstica, optimiza la selección de la estrategia de tratamiento (vigilancia, biopsia, cirugía, radioterapia, etc.) y asegura que se consideren todas las opciones terapéuticas disponibles. También facilita la coordinación de la atención y la comunicación con el paciente, lo que se traduce en mejores resultados y una mayor satisfacción del paciente.
Papel de cada especialista
Cada miembro del equipo multidisciplinario aporta una experiencia única al manejo del nódulo pulmonar:
•Neumólogo: A menudo es el primer especialista en evaluar al paciente con un nódulo pulmonar. Realiza la evaluación clínica inicial, coordina las pruebas diagnósticas y puede realizar broncoscopias.
•Radiólogo: Interpreta las imágenes de TC, PET y RM, y puede realizar biopsias guiadas por imagen. Su experiencia es crucial para caracterizar el nódulo y evaluar su riesgo de malignidad.
•Cirujano torácico: Evalúa la resecabilidad del nódulo y realiza procedimientos quirúrgicos como biopsias o extirpaciones de nódulos malignos.
•Oncólogo médico: Si el nódulo es maligno, el oncólogo médico planifica y administra tratamientos sistémicos como quimioterapia, terapia dirigida o inmunoterapia.
•Radioterapeuta: Administra radioterapia, incluyendo SBRT, para tratar nódulos malignos, ya sea como tratamiento primario o adyuvante.
•Patólogo: Analiza las muestras de tejido obtenidas por biopsia para proporcionar un diagnóstico histopatológico definitivo y realizar pruebas moleculares.
Aspectos psicológicos y emocionales
El descubrimiento de un nódulo pulmonar puede ser una experiencia estresante y emocionalmente desafiante para los pacientes y sus familias. La incertidumbre sobre la naturaleza del nódulo y el miedo al cáncer pueden generar ansiedad significativa.
Impacto de la incertidumbre
La “espera vigilante” o el período de seguimiento de un nódulo pulmonar, aunque médicamente necesario para muchos nódulos de bajo riesgo, puede ser una fuente considerable de estrés. Los pacientes pueden experimentar ansiedad, insomnio, dificultad para concentrarse y una disminución de la calidad de vida mientras esperan los resultados de las pruebas o las citas de seguimiento.
Estrategias de afrontamiento
Es importante que los pacientes desarrollen estrategias de afrontamiento para manejar esta incertidumbre. Esto puede incluir buscar apoyo emocional de familiares y amigos, unirse a grupos de apoyo, practicar técnicas de relajación como la meditación o el yoga, y mantener una comunicación abierta y honesta con su equipo médico. La información clara y comprensible sobre el nódulo y el plan de manejo puede ayudar a reducir la ansiedad.
Comunicación médico-paciente
Una comunicación efectiva entre el médico y el paciente es fundamental para mitigar el impacto psicológico de un nódulo pulmonar. Los médicos deben explicar claramente la probabilidad de benignidad, los riesgos y beneficios de las diferentes opciones de manejo, y el cronograma esperado para el diagnóstico y el seguimiento. Es crucial abordar las preocupaciones del paciente y responder a sus preguntas de manera empática.
El papel de la enfermería especializada
Las enfermeras especializadas en cáncer de pulmón o en enfermedades respiratorias pueden desempeñar un papel vital en el apoyo a los pacientes con nódulos pulmonares. Pueden proporcionar información adicional, responder a preguntas, coordinar citas y ofrecer apoyo emocional, actuando como un punto de contacto constante para el paciente a lo largo de su trayectoria diagnóstica y de tratamiento.
Avances tecnológicos en el diagnóstico y tratamiento
La tecnología ha transformado el campo de los nódulos pulmonares, desde la detección hasta el tratamiento. Los avances continuos prometen mejorar aún más los resultados para los pacientes.
Inteligencia artificial y aprendizaje automático
La inteligencia artificial (IA) y el aprendizaje automático (ML) están emergiendo como herramientas poderosas en la radiología torácica. Los algoritmos de IA pueden analizar imágenes de TC para detectar nódulos pulmonares con alta sensibilidad, medir su tamaño y volumen con precisión, y predecir la probabilidad de malignidad basándose en características radiómicas. Esto puede ayudar a los radiólogos a ser más eficientes y precisos en su interpretación.
Detección asistida por ordenador (CAD)
Los sistemas de detección asistida por ordenador (CAD) ya se utilizan para ayudar a los radiólogos a identificar nódulos pulmonares en las TC. Los sistemas más avanzados, impulsados por IA, pueden ir más allá de la simple detección, proporcionando una evaluación del riesgo y sugiriendo el seguimiento adecuado según las guías clínicas. Esto tiene el potencial de estandarizar la evaluación de nódulos y reducir la variabilidad entre observadores.
Biopsias líquidas y ADN tumoral circulante
Las biopsias líquidas, que implican el análisis de ADN tumoral circulante (ADNtc) en la sangre, representan un avance significativo en el diagnóstico no invasivo del cáncer de pulmón. El ADNtc son fragmentos de ADN liberados por las células tumorales en el torrente sanguíneo. Su análisis puede proporcionar información sobre mutaciones genéticas, lo que es crucial para la terapia dirigida, y potencialmente para la detección temprana y el monitoreo de la enfermedad.
Aplicaciones futuras de las biopsias líquidas
Además de la detección de mutaciones para la terapia dirigida, las biopsias líquidas están siendo investigadas para el cribado de cáncer de pulmón en poblaciones de alto riesgo, la detección de enfermedad residual mínima después del tratamiento y el monitoreo de la respuesta al tratamiento. Aunque todavía están en etapas de investigación para algunas de estas aplicaciones, tienen el potencial de revolucionar el manejo del cáncer de pulmón.
Cirugía robótica y mínimamente invasiva
La cirugía torácica ha avanzado hacia técnicas mínimamente invasivas, como la toracoscopia asistida por video (VATS) y, más recientemente, la cirugía robótica. Estas técnicas permiten a los cirujanos extirpar nódulos pulmonares con incisiones más pequeñas, lo que resulta en menos dolor postoperatorio, estancias hospitalarias más cortas y una recuperación más rápida para el paciente, sin comprometer los resultados oncológicos.
Ventajas de la cirugía robótica
La cirugía robótica ofrece varias ventajas sobre la VATS tradicional, incluyendo una visión tridimensional magnificada, instrumentos con mayor rango de movimiento y mayor destreza, y una mayor ergonomía para el cirujano. Esto puede ser particularmente beneficioso para la extirpación de nódulos pequeños o en ubicaciones anatómicamente desafiantes, mejorando la precisión y la seguridad del procedimiento.
Radioterapia de precisión
Los avances en la radioterapia han llevado al desarrollo de técnicas de alta precisión que pueden administrar dosis elevadas de radiación directamente al tumor, minimizando la exposición de los tejidos sanos circundantes. Esto incluye la radioterapia de intensidad modulada (IMRT), la radioterapia guiada por imagen (IGRT) y la radioterapia estereotáctica corporal (SBRT).
SBRT para nódulos pulmonares
La SBRT es particularmente relevante para el tratamiento de nódulos pulmonares malignos pequeños y periféricos en pacientes que no son candidatos a cirugía. Permite la administración de dosis ablativas de radiación en pocas sesiones, con altas tasas de control local y un perfil de toxicidad favorable. La planificación precisa y la entrega de la radiación son cruciales para el éxito de la SBRT.
Consideraciones éticas y socioeconómicas
El manejo de los nódulos pulmonares, especialmente en el contexto del cribado de cáncer de pulmón, plantea importantes consideraciones éticas y socioeconómicas que deben abordarse.
Sobrediagnóstico y sobretratamiento
Uno de los principales desafíos del cribado de cáncer de pulmón es el riesgo de sobrediagnóstico, que es la detección de cánceres que nunca habrían causado síntomas o daño durante la vida del paciente. Esto puede llevar a un sobretratamiento, con procedimientos invasivos y terapias que conllevan riesgos y efectos secundarios, sin un beneficio real para la supervivencia del paciente. Es crucial equilibrar los beneficios del cribado con estos riesgos.
Manejo de nódulos indeterminados
La presencia de nódulos indeterminados, que no son claramente benignos ni malignos, es común en el cribado. El manejo de estos nódulos requiere un juicio clínico cuidadoso y la adhesión a guías estandarizadas para evitar pruebas innecesarias. La comunicación transparente con el paciente sobre la incertidumbre y los posibles resultados es esencial.
Acceso y equidad en la atención
Los programas de cribado de cáncer de pulmón y las tecnologías avanzadas para el diagnóstico y tratamiento de nódulos pulmonares pueden no ser accesibles para todas las poblaciones. Las disparidades socioeconómicas, geográficas y raciales pueden influir en el acceso a la atención, lo que lleva a resultados desiguales. Es fundamental garantizar la equidad en el acceso a estas intervenciones que salvan vidas.
Costo de la atención
El costo de las pruebas de imagen, las biopsias y los tratamientos para los nódulos pulmonares y el cáncer de pulmón puede ser considerable. Esto plantea desafíos para los sistemas de salud y para los pacientes, especialmente aquellos sin seguro médico adecuado. La relación costo-efectividad de las diferentes estrategias de manejo es un área importante de investigación.
Toma de decisiones compartida
La toma de decisiones compartida, donde los pacientes y sus médicos colaboran para tomar decisiones de atención médica, es particularmente importante en el manejo de los nódulos pulmonares. Los pacientes deben estar completamente informados sobre los riesgos, beneficios y alternativas de cada opción, y sus valores y preferencias deben ser considerados en el proceso de toma de decisiones. Esto es especialmente relevante para el cribado de cáncer de pulmón, donde los beneficios pueden ser modestos para algunos individuos y los riesgos pueden ser significativos.
Empoderamiento del paciente
Empoderar a los pacientes con información y apoyo les permite participar activamente en su atención. Esto incluye comprender su riesgo personal, las implicaciones de un nódulo pulmonar y las opciones de manejo disponibles. Un paciente bien informado es un paciente que puede tomar decisiones que se alinean con sus objetivos y valores personales.
Perspectivas futuras en la investigación de nódulos pulmonares
La investigación en nódulos pulmonares es un campo dinámico con el objetivo de mejorar la detección temprana, la caracterización precisa y el tratamiento efectivo, minimizando al mismo tiempo la morbilidad y la ansiedad del paciente.
Biomarcadores no invasivos
El desarrollo de biomarcadores no invasivos, como los basados en biopsias líquidas o en el análisis de aliento, es una prioridad de investigación. Estos biomarcadores podrían permitir la detección temprana de nódulos malignos sin la necesidad de procedimientos invasivos, lo que sería un avance significativo en el cribado y el diagnóstico.
Perfilado de microARN y metabolómica
La investigación se está centrando en el perfilado de microARN (miARN) y la metabolómica (el estudio de los metabolitos) en muestras de sangre o aliento. Los miARN son pequeñas moléculas de ARN que pueden estar desreguladas en el cáncer, y los metabolitos son productos del metabolismo celular que pueden indicar la presencia de una enfermedad. Estos enfoques tienen el potencial de identificar patrones específicos asociados con la malignidad de los nódulos pulmonares.
Imágenes avanzadas y radiómica
Las imágenes avanzadas, como la TC de energía dual y la RM con nuevas secuencias, están siendo exploradas para proporcionar más información sobre la composición y el comportamiento de los nódulos. La radiómica, que implica la extracción de un gran número de características cuantitativas de las imágenes médicas, se está utilizando para desarrollar modelos predictivos de malignidad y respuesta al tratamiento.
Fusión de imágenes y aprendizaje profundo
La fusión de imágenes de diferentes modalidades (por ejemplo, TC y PET) y el uso de algoritmos de aprendizaje profundo (un subcampo de la IA) están mejorando la capacidad de caracterizar nódulos pulmonares. Estos enfoques pueden integrar información de múltiples fuentes para proporcionar una evaluación más completa y precisa del riesgo de malignidad.
Terapias dirigidas y personalizadas
La investigación continúa identificando nuevas mutaciones genéticas y vías de señalización en el cáncer de pulmón, lo que lleva al desarrollo de nuevas terapias dirigidas. La medicina personalizada, que adapta el tratamiento a las características moleculares específicas del tumor de cada paciente, es el futuro del tratamiento del cáncer de pulmón.
Ensayos clínicos de fase temprana
Los ensayos clínicos de fase temprana son cruciales para probar la seguridad y eficacia de nuevas terapias. La participación en estos ensayos ofrece a los pacientes acceso a tratamientos de vanguardia y contribuye al avance del conocimiento médico. La colaboración internacional en la investigación de ensayos clínicos es fundamental para acelerar el desarrollo de nuevas opciones terapéuticas.
Prevención primaria y secundaria
La investigación en prevención primaria se centra en la identificación de nuevos factores de riesgo y en el desarrollo de estrategias para reducir la exposición a carcinógenos. La prevención secundaria se enfoca en mejorar los programas de cribado para identificar a los individuos de mayor riesgo y detectar el cáncer en sus etapas más tempranas y tratables.
Quimioprevención y modificación del estilo de vida
La quimioprevención, que utiliza agentes farmacológicos para prevenir el desarrollo del cáncer, es un área de investigación activa. Además, la investigación continúa explorando el impacto de la modificación del estilo de vida, como la dieta y el ejercicio, en la reducción del riesgo de cáncer de pulmón. Estos enfoques combinados ofrecen la esperanza de reducir la carga global de la enfermedad.
Guía para pacientes: ¿Qué hacer si le detectan un nódulo pulmonar?
Recibir la noticia de que se ha detectado un nódulo pulmonar puede ser alarmante. Esta guía está diseñada para ayudarle a entender los pasos a seguir y cómo participar activamente en su atención.
No entre en pánico
Lo primero y más importante es no entrar en pánico. Como se ha mencionado, la gran mayoría de los nódulos pulmonares son benignos y no son cancerosos. Es un hallazgo común, y su médico le guiará a través del proceso de evaluación.
Hable con su médico
Su médico es su mejor recurso. Pídale que le explique qué es un nódulo pulmonar, qué significa para usted y cuáles son los siguientes pasos. No dude en hacer todas las preguntas que tenga. Es importante que entienda la información que se le proporciona.
Preguntas clave para su médico
Aquí hay algunas preguntas que podría considerar hacer a su médico:
•¿Cuál es el tamaño y la forma de mi nódulo?
•¿Dónde está ubicado el nódulo?
•¿Cuáles son mis factores de riesgo personales para el cáncer de pulmón (historial de tabaquismo, exposición, antecedentes familiares)?
•¿Qué tan probable es que este nódulo sea canceroso?
•¿Qué pruebas adicionales se necesitan y por qué?
•¿Cuál es el cronograma esperado para estas pruebas y para obtener los resultados?
•¿Cuáles son los riesgos y beneficios de cada opción de prueba o seguimiento?
•¿Necesito ver a un especialista? Si es así, ¿a quién?
•¿Qué debo hacer si experimento nuevos síntomas?
Entienda su plan de seguimiento
Dependiendo de las características de su nódulo y sus factores de riesgo, su médico le recomendará un plan de seguimiento. Esto podría implicar:
•Vigilancia activa: Repetición de tomografías computarizadas en intervalos específicos (por ejemplo, 3, 6, 12 o 24 meses) para monitorear el nódulo. Es crucial asistir a todas estas citas.
•Pruebas adicionales: Como una PET-CT para evaluar la actividad metabólica del nódulo.
•Biopsia: Si el nódulo es sospechoso, se puede recomendar una biopsia para obtener una muestra de tejido.
Mantenga un registro de su información médica
Es útil llevar un registro de sus informes médicos, resultados de pruebas y fechas de citas. Esto le ayudará a mantenerse organizado y a tener toda la información a mano cuando hable con diferentes especialistas.
Considere una segunda opinión
Si tiene dudas o simplemente desea una confirmación, no dude en buscar una segunda opinión de otro especialista. Esto es una práctica común y puede proporcionarle tranquilidad y confianza en su plan de manejo.
Adopte un estilo de vida saludable
Independientemente de la naturaleza de su nódulo, adoptar un estilo de vida saludable siempre es beneficioso. Si fuma, este es el momento ideal para dejarlo. Una dieta equilibrada, ejercicio regular y evitar la exposición a carcinógenos ambientales pueden mejorar su salud pulmonar general y reducir el riesgo de futuras complicaciones.
Busque apoyo emocional
Es normal sentirse ansioso o preocupado. Hable con sus seres queridos, busque el apoyo de grupos de pacientes o considere la posibilidad de hablar con un consejero o psicólogo. El apoyo emocional es una parte importante del proceso de afrontamiento.
Manténgase informado, pero evite la sobrecarga de información
Busque información de fuentes fiables y discútala con su médico. Sin embargo, evite la sobrecarga de información de fuentes no verificadas, que puede aumentar la ansiedad. Confíe en su equipo médico para proporcionarle la información más relevante y precisa para su caso.
Resumen y perspectivas
El nódulo pulmonar es un hallazgo radiológico frecuente que, aunque en la mayoría de los casos es benigno, requiere una evaluación cuidadosa y un manejo individualizado. La clave reside en una estratificación de riesgo precisa, que combine las características radiológicas del nódulo con los factores clínicos del paciente, para diferenciar las lesiones benignas de las malignas y evitar procedimientos invasivos innecesarios.
La evolución de las técnicas de imagen, como la TC de baja dosis y la PET-CT, junto con los avances en las técnicas de biopsia (broncocopia con navegación, BTNA) y el análisis molecular, ha mejorado significativamente nuestra capacidad para diagnosticar y caracterizar los nódulos pulmonares. El enfoque multidisciplinario, con la colaboración de neumólogos, radiólogos, cirujanos torácicos, oncólogos y patólogos, es fundamental para optimizar la toma de decisiones y garantizar una atención integral.
Para los nódulos benignos, la vigilancia activa con seguimiento radiológico es la estrategia preferida, mientras que los nódulos malignos requieren un tratamiento oportuno que puede incluir cirugía, radioterapia, quimioterapia, terapias dirigidas o inmunoterapia, a menudo en combinación. La prevención, centrada en la cesación tabáquica y la reducción de la exposición a carcinógenos, sigue siendo la estrategia más efectiva para disminuir la incidencia de cáncer de pulmón.
Mirando hacia el futuro, la inteligencia artificial, los biomarcadores no invasivos como las biopsias líquidas, y las terapias personalizadas prometen revolucionar aún más el campo, permitiendo una detección más temprana, un diagnóstico más preciso y tratamientos más efectivos y menos tóxicos. Sin embargo, es crucial abordar las consideraciones éticas y socioeconómicas, como el sobrediagnóstico y la equidad en el acceso a la atención, para asegurar que estos avances beneficien a todos los pacientes.
Finalmente, para el paciente, la detección de un nódulo pulmonar es un momento de incertidumbre. Una comunicación clara y empática por parte del equipo médico, junto con el empoderamiento del paciente a través de la información y el apoyo emocional, son esenciales para navegar este proceso con confianza. La participación activa en el propio cuidado y la adhesión a las recomendaciones médicas son pasos fundamentales hacia un resultado favorable.
Este extenso documento ha sido elaborado con el objetivo de proporcionar una cobertura exhaustiva y optimizada para SEO sobre el tema del “nódulo pulmonar”, abordando sus múltiples facetas desde una perspectiva médica y de paciente. Se ha buscado mantener un lenguaje claro y accesible, estructurado con encabezados para facilitar la lectura y la comprensión, y con la extensión solicitada para ofrecer un recurso completo sobre este importante tema de salud pulmonar.